-
ВСЕ УСЛУГИ
Консультация рентгенолога
Результаты через 30 минут
МРТ Томограф 1.5 Тл Siemens
24 часа 7 дней в неделю
Наш рейтинг на Яндексе - 5,0
Опыт врачей до 15 лет
-
О КЛИНИКЕ
- ЦЕНЫ МРТ
- ЦЕНЫ КТ
- ЦЕНЫ УЗИ
- АКЦИИ
- КОНТАКТЫ
 ОНЛАЙН ЗАПИСЬ
ОНЛАЙН ЗАПИСЬФункциональная диагностика позволяет выявить заболевания мужской мочеполовой системы на ранних стадиях развития. Ультразвуковое исследование простаты является наиболее безопасным и информативным методом, который дает возможность визуализировать строение органа без инвазивных мер
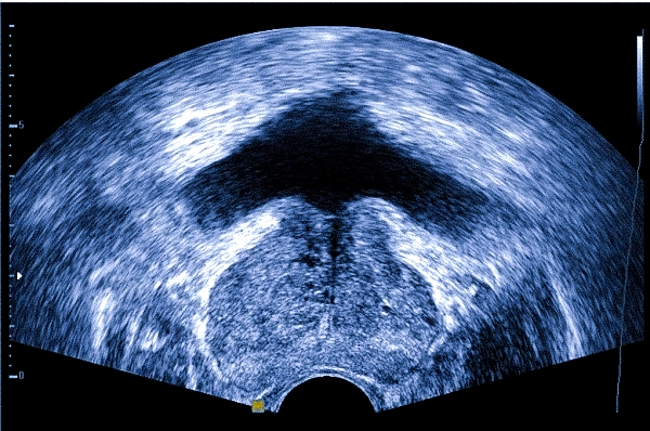
Функциональная диагностика позволяет выявить заболевания мужской мочеполовой системы на ранних стадиях развития. Ультразвуковое исследование простаты является наиболее безопасным и информативным методом, который дает возможность визуализировать строение органа без инвазивных мер.
Сканирование проводят при помощи акустических волн высокой частоты. Ткани организма обладают способностью отражать ультразвуковой сигнал. Эхогенность внутренних структур определяется плотностью вещества. В результате исследования получают монохромные динамические изображения. Светлые участки соответствуют твердым анатомическим образованиям, темные обозначают мягкотканые структуры.
УЗИ простаты у мужчин показывает структуру и границы органа, состояние окружающих тканей, позволяет оценить функциональность репродуктивной системы. Эффективность данного метода диагностики напрямую зависит от грамотной подготовки к исследованию, класса оборудования, опыта врача. Перед сеансом следует уточнить особенности проведения процедуры, выяснить запреты и ограничения накануне ультразвукового сканирования.
Заболевания органов репродуктивной системы у мужчин сопровождаются специфическими симптомами, связанными с расположением и выполняемыми функциями. Предстательная железа находится в центре малого таза. Задняя поверхность отделена от стенки прямой кишки тонкой фасцией, что позволяет осуществлять пальпацию органа через задний проход. Железа циркулярно охватывает шейку мочевого пузыря и верхний отдел уретры. В дорсальной части к простате примыкают семенные пузырьки, протоки проходят через паренхиму органа.
Андрогензависимая трубчато-альвеолярная железа обеспечивает функциональность мужской половой системы. Простата вырабатывает секрет, который содержит большое количество витаминов, ферментов, иммуноглобулинов. Во время эрекции семенной бугорок железы выполняет роль клапана, перекрывая мочеиспускательный канал. Секрет простаты входит в состав спермы, разжижая и повышая репродуктивную функцию эякулята.
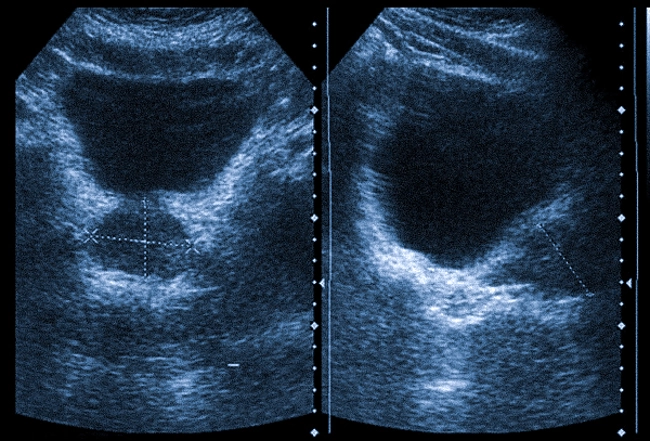
Патологические изменения органа на УЗИ
Патологические изменения органа влияют на половую сферу, вызывают нарушения в работе мочевыделительной системы. Поводом для исследования простаты служат:
боли в нижней части живота с иррадиацией в пах, мошонку, задний проход;
патологические примеси (кровь, гной) в моче и сперме;
проблемы с эрекцией;
болезненные ощущения во время семяизвержения;
симптомы почечной колики неясной этиологии;
неудовлетворительные показатели анализов (спермограмма, общие анализы мочи и крови);
частые, болезненные мочеиспускания;
бесплодие и пр.
Показаниями к УЗИ простаты являются:
подозрение на развитие аденомы;
острый и хронический простатит;
формирование абсцессов органа;
подозрение на злокачественную опухоль железы;
киста простаты;
орхиты, эпидидимиты и другие воспалительные процессы;
варикоцеле;
аномалии развития мочеполовой системы и пр.
Плановое УЗИ предстательной железы делают как у мужчин в возрасте старше 40 лет, так и у молодых парней. В первом случае пациенты попадают в группу риска развития аденомы. Во втором часто возникают воспаления мочеполовой системы, при отсутствии лечения процесс распространяется на ткани предстательной железы.
При наличии хронических патологий и онкологических заболеваний простаты проводятся контрольные сканирования. Регулярные обследования помогают оценить эффективность лечения, контролировать развитие процесса, своевременно выявлять рецидивы.
В период подготовки к операции в тазовой области у мужчин рекомендуют сделать УЗИ простаты. Сканирование покажет локализацию и размеры патологического очага, поможет уточнить объем предстоящего вмешательства. После операции процедуру проводят для контроля восстановления тканей.
Название сканирования зависит от того, как делают УЗИ предстательной железы. Исследование проводят двумя основными способами:
трансабдоминально – через переднюю брюшную стенку;
трансректально – через задний проход.
Каждый вид имеет свои преимущества и недостатки.
Универсальный метод исследования органов малого таза у мужчин и женщин. В результате сканирования получают информацию о состоянии простаты, мочевого пузыря, уретры.
Метод наиболее комфортен для пациента. Практически не имеет противопоказаний. К ограничениям относят раны, раздражение, воспалительные процессы в области кожи живота. При лишнем весе и объемных жировых отложениях трансабдоминальное сканирование может быть малоэффективно.
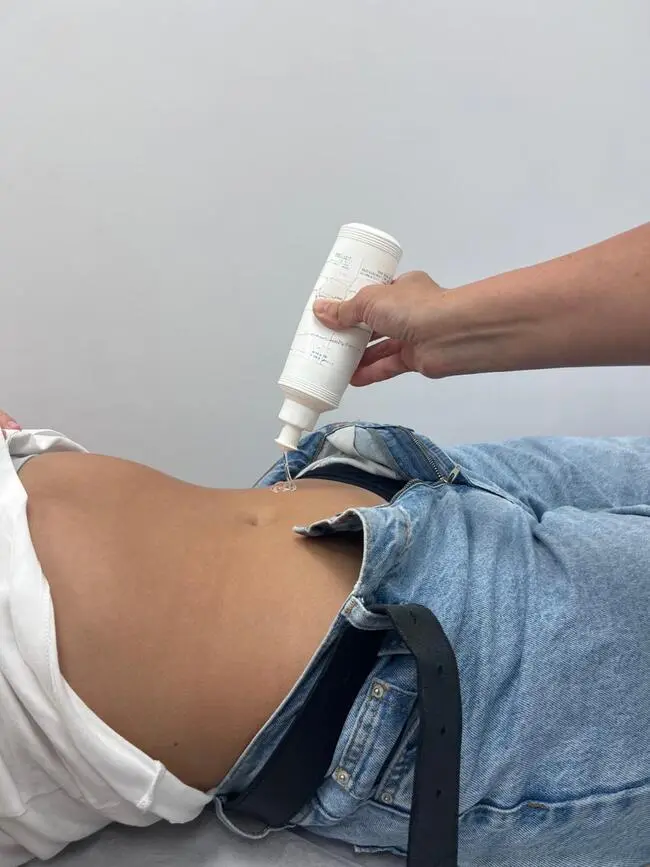
Сканирование через переднюю брюшную стенку
УЗИ простаты и мочевого пузыря требует грамотной подготовки. Во время обследования ультразвуковые волны проходят через петли кишечника. Значительное содержание шлаков и повышенное газообразование приводят к появлению дефектов на изображениях, затрудняют расшифровку результатов.
Этот вид обследования может быть психологически дискомфортен для пациента. Ректальное сканирование абсолютно безболезненно и безвредно для здоровья. Метод отличается большей информативностью при исследовании предстательной железы. Трансректальный способ используют при необходимости детальной визуализации органа и в случае ограничений для трансабдоминального исследования.
Противопоказаниями к ТРУЗИ простаты служат:
язвенные колиты;
обострение геморроя;
трещины и раны в области прямой кишки и заднего прохода;
перфорация стенок ректального отдела в анамнезе.
Трансректальное УЗИ предстательной железы требует специфической подготовки к исследованию. Для осуществления сканирования необходимо освободить дистальный отдел кишечника от каловых масс.
Алгоритм действий во время сканирования зависит от вида исследования. Выбор диагностического метода определяется медицинскими показаниями и индивидуальными особенностями пациента (вес, объем живота, состояние здоровья и т.д.).
Как проходит трансабдоминальное УЗИ простаты:
Пациент обнажает нижнюю часть живота, ложится на медицинскую кушетку лицом вверх.
На кожу больного и сканирующую поверхность преобразователя наносят медиагель. Функция последнего заключается в проведении ультразвуковых волн и снижении трения при скольжении инструмента.
Круговыми движениями врач перемещает сканер по передней поверхности живота в зоне расположения предстательной железы и мочевого пузыря.
Специалист заполняет протокол, отмечает патологические изменения органа.
Исследование предстательной железы с помощью трансабдоминального УЗИ занимает не более 20 минут. Результаты выдают пациенту на руки через четверть часа после процедуры.
Как проводят трансректальное УЗИ предстательной железы:
Пациент раздевается, ложится на кушетку, принимая удобную позу на боку. Ноги согнуты в коленях и притянуты к животу.
На ректальный датчик надевают презерватив, для лучшего введения используют смазку на вазелиновой основе.
Врач вставляет сканер в анальное отверстие и перемещает до уровня расположения предстательной железы (7 см).
Для получения полной информации совершают поступательные и вращательные движения датчиком.

ТРУЗИ простаты
Продолжительность процедуры составляет 10 минут. Трансректальное исследование назначают с целью высокоточной диагностики состояния простаты. Датчик находится максимально близко к изучаемой области, что позволяет получить детальное изображение органа.
Для повышения информативности трансабдоминального ультразвукового обследования нужно в течение 2-3 дней соблюдать специальную диету. Для устранения повышенного газообразования из рациона больного убирают:
бобовые (фасоль, сою, горох и пр.);
молочные продукты;
кондитерские изделия;
дрожжевое тесто, выпечку;
капусту (в любом виде);
свежие фрукты и овощи;
газированные напитки.
Следует исключить алкоголь и продукты, вызывающие раздражение слизистой оболочки желудочно-кишечного тракта (ЖКТ).
Перед процедурой разрешается есть:
мясо, рыбу нежирных сортов;
кисломочную продукцию;
обезжиренный творог;
гарниры из круп;
сыр;
яйца.
В рамках подготовки к УЗИ предстательной железы необходимо за 4-6 часов до процедуры отказаться от приема пищи. Предупредить зашлакованность кишечника помогает временный переход на дробное питание. Рекомендуют кушать 4-5 раз в день небольшими порциями, употреблять достаточное количество жидкости.

Запрещенные продукты
Разрешенные напитки:
вода без газа;
слабый чай (предпочтительнее зеленый);
несладкий компот.
Во время подготовки к УЗИ простаты нужно за час до исследования выпить 1-1,5 литра воды. Наполненный мочевой лучше проводит ультразвуковые волны, что повышает качество сканирования.
При патологических изменениях простаты возможно неполное опорожнение пузыря. В этом случае врач после сканирования попросит пациента посетить туалет и повторно выполнит сканирование. Цель данной манипуляции – определение объема остаточной жидкости.
Врачи рекомендуют перед процедурой ограничить курение, избегать стрессовых ситуаций, соблюдать режим сна. Нарушение психоэмоционального фона может привести к появлению диспепсических расстройств.
При заболеваниях желудочно-кишечного тракта врач назначает спазмолитики, сорбенты, слабительные средства. Самостоятельный прием лекарственных препаратов перед сканированием запрещен.
Состояние кишечника практически не влияет на качество визуализации при ТРУЗИ. Исключение составляет ректальный отдел, через который проводят исследование.
Степень комфортности диагностической процедуры во многом зависит от того, как подготовиться к УЗИ простаты. В день обследования нужно опорожнить кишечник естественным путем или с помощью очистительной клизмы. Последнюю ставят в медицинских клиниках стационарного типа. Можно уточнить у лечащего врача, как очистить нижний отдел кишечника в домашних условиях. Не следует самостоятельно принимать слабительные препараты, использовать народные средства.
Пациентам, которые готовятся к ТРУЗИ простаты, рекомендуют придерживаться диеты, препятствующей повышению газообразования. Нельзя переедать, из пищи убирают жареное, копченое, жирное, соленое, острое. Данные меры направлены на предупреждение расстройств пищеварения, нормализацию работы ЖКТ. Диспепсические явления усиливают дискомфорт во время трансректального УЗИ.

Продукты на изображении разрешены перед обследованием
ТРУЗИ простаты и мочевого пузыря проводят до и после опорожнения последнего. Перед процедурой пациент выпивает 1-1,5 литра жидкости, после чего врач дважды оценивает объем органа.
Перед посещением кабинета УЗИ следует провести туалет половых органов и анального отверстия.
При наличии выписки из медицинской карты, результатов предыдущих исследований желательно предоставить информацию врачу функциональной диагностики. На прием пациент приходит с паспортом и направлением (если есть).
Ультразвуковая диагностика позволяет рассмотреть особенности строения железы и оценить состояние органов малого таза.
В протоколе исследования врач указывает:
расположение простаты;
форму и симметричность органа;
размеры анатомического образования;
структурные особенности;
состояние семенных пузырьков и протоков;
контуры железы.
Дополнительно фиксируют изменения со стороны мочевого пузыря, уретры, прямой кишки, яичек.
В норме предстательная железа имеет округлую форму в виде ореха. Размеры органа:
ширина 23-41 мм;
толщина 15-25 мм;
длина 24-45 мм.
Контуры простаты четкие, ровные, структура однородная. Рост железы заканчивается в 18-20 лет. Дальнейшее увеличение размеров органа может быть признаком развития патологического процесса.
Наличие в паренхиме простаты гипо- и гиперэхогенных очагов свидетельствует об образовании кист, абсцессов, кальцинатов и пр. При аденоме наблюдают изменение формы, асимметричность расположения органа, неоднородность структуры.
Рак простаты приводит к резкому увеличению размеров, значительной деформации контуров железы.
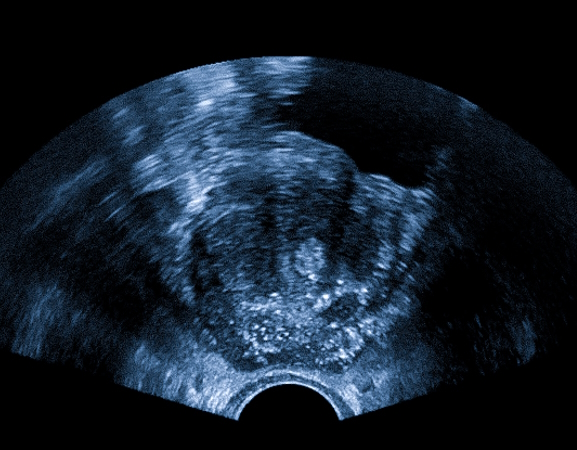
Нечеткие границы, признаки отека паренхимы и окружающих тканей, варикозное расширение вен говорят о наличии воспалительного процесса.
Специалист функциональной диагностики описывает состояние предстательной железы, сравнивает полученные данные с нормальными показателями, уточняет характер патологических изменений. Окончательное решение принимает лечащий врач.
