-
ВСЕ УСЛУГИ
Консультация рентгенолога
Результаты через 30 минут
МРТ Томограф 1.5 Тл Siemens
24 часа 7 дней в неделю
Наш рейтинг на Яндексе - 5,0
Опыт врачей до 15 лет
-
О КЛИНИКЕ
- ЦЕНЫ МРТ
- ЦЕНЫ КТ
- ЦЕНЫ УЗИ
- АКЦИИ
- КОНТАКТЫ
 ОНЛАЙН ЗАПИСЬ
ОНЛАЙН ЗАПИСЬОколо 80% людей на планете сталкиваются с теми или иными заболеваниями опорно-двигательного аппарата. Почти половина случаев связаны с патологиями колена. Магнитно-резонансная томография ― очень информативная, безболезненная и безопасная диагностическая процедура.
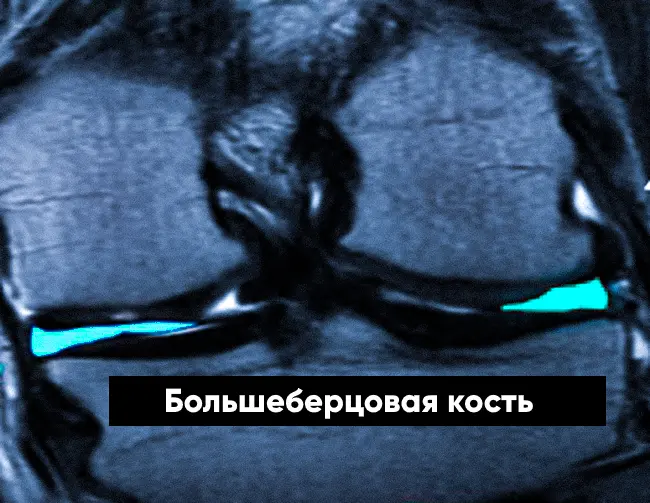
Около 80% людей на планете сталкиваются с теми или иными заболеваниями опорно-двигательного аппарата. Почти половина случаев связаны с патологиями колена. Магнитно-резонансная томография ― очень информативная, безболезненная и безопасная диагностическая процедура. Результаты сканирования позволяют комплексно оценить все анатомические структуры сочленения и на ранних этапах выявить патологические изменения. От того, что показывает МРТ коленного сустава, зависит тактика лечения. Исследование проводят по назначению врача-травматолога или ортопеда.
Магнитно-резонансное сканирование в диагностической клинике «Магнит» проводят по предварительной записи. Во время оформления пациента спрашивают о наличии в теле металлических конструкций или электронных устройств, таких как:
Магнитное поле способно выводить из строя электронику. Поэтому процедура МРТ противопоказана при установленном кардиостимуляторе или дефибрилляторе. Металлы (сталь, никель, хром, железо) могут изменять свои свойства: нагреваться, притягиваться к магниту, перемещаться. Рентгенологу важно знать, где именно находится конструкция, ее размеры и точный состав. Располагая перечисленными сведениями, врач оценивает возможность выполнения процедуры, вносит дополнительные настройки, чтобы предотвратить артефакты (искажение снимков из-за металла). Парамагнитные материалы (титан, золото и пр.) не реагируют подобным образом на воздействие аппарата и не являются препятствием для проведения исследования.
Относительными противопоказаниями для МРТ коленного сустава являются:
Если пациент относится к одной из перечисленных групп, об этом нужно уведомить персонал клиники. Женщинам на ранних сроках беременности потребуется предварительно проконсультироваться со своим акушером-гинекологом. Тучным людям и лицам с клаустрофобией предлагают пройти обследование на аппаратах открытого типа. Пациентам с острой болью или с неврологическими расстройствами МРТ коленного сустава проводят под седацией.
В клинику стоит прийти на 5-10 минут раньше назначенного времени, чтобы без спешки заполнить документы. Порядок исследования следующий:
Исследование длится 15-20 минут. По его завершении пациент забирает личные вещи и проходит в комнату ожидания. Результаты будут готовы через 15-60 минут.
Пациент получает заключение рентгенолога на бумаге и цифровой носитель со снимками. При короткой консультации врач дает пояснения. Результаты доступны для получения на электронную почту (если Вы укажете ее в документах), а оригинал забирают в другой день. В описанном случае у пациента нет возможности пообщаться с врачом и услышать его пояснения.
МР-сканирование назначают в следующих случаях:
Порядок подготовки зависит от вида МРТ коленного сустава. К нативному сканированию предварительно ничего не нужно делать. Для оценки кровообращения, особенностей воспаления или опухолевого процесса исследование проводят с контрастированием. Процедура противопоказана женщинам на любом сроке беременности. Подготовка к введению контраста подразумевает легкий перекус за 45 минут до исследования. Какое МРТ коленного сустава лучше в конкретном случае, определяет врач. На исследование стоит надевать просторную удобную одежду, без металлических вставок.
Собираясь в клинику, следует взять с собой всю медицинскую документацию по коленному суставу, если она находится на руках (рентгеновские снимки, заключение УЗИ). Пациентам, у которых есть металлические импланты, необходимо взять выписку из медучреждения, где проводили операцию. В заключении должно быть описание конструкции и материала, из которого она изготовлена.
Явление ядерно-магнитного резонанса позволяет досконально изучить мягкие ткани. Кости на снимках видны недостаточно хорошо (по сравнению с КТ или рентгеном). Что дает МРТ коленного сустава? Исследование помогает выяснить сведения об окружающих сочленение структурах, по состоянию которых определяют скрытые (субхондральные) переломы: их нельзя или крайне трудно увидеть при рентгенографии. Полипроекционность, высокая разрешающая способность и возможность использования разных режимов сканирования — преимущества МРТ перед другими методами.
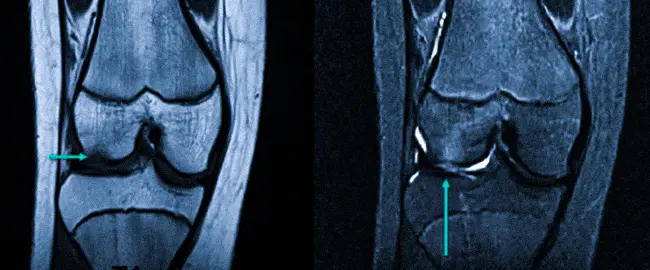
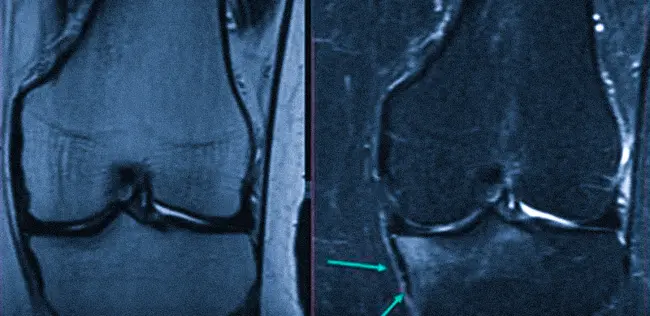
МР-сканирование позволяет визуализировать все составляющие коленного сустава:
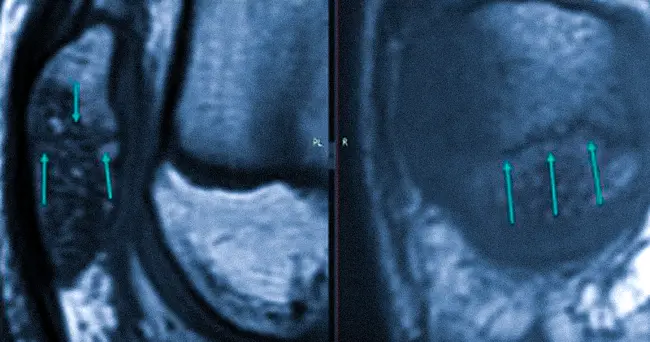
Врач оценивает положение каждого элемента сочленения, размеры, четкость контуров и выявляет любые отклонения от нормы. По МРТ коленного сустава обнаруживают:
Выявленные отклонения врач-рентгенолог фиксирует в заключении. С последним пациент обращается к травматологу или врачу, который инициировал диагностику.













МРТ стопы, что показывает?
МРТ плечевого сустава, что показывает?
МРТ голеностопного сустава, что показывает?
Как делают МРТ коленного сустава?
МРТ при артрите коленного сустава
МРТ коленного сустава
Бурсит коленного сустава на МРТ
КТ коленного сустава - все что нужно знать
МРТ коленного сустава что показывает
МРТ суставов что показывает
Разрыв мениска коленного сустава на МРТ
Расшифровка МРТ коленного сустава